Plan d’action rapide pour soigner l’hypervigilance nocturne
- Commencez par un avis médical si les troubles durent ou s’aggravent.
- La TCC/TCC‑I aide à modifier les pensées liées au sommeil et à réduire l’hyper‑arousal.
- En cas de traumatisme, l’EMDR facilite le retraitement des souvenirs intrusifs.
- ratiquez la respiration diaphragmatique, la cohérence cardiaque et la pleine conscience avant le coucher.
- Adoptez des habitudes de sommeil régulières et limitez stimulants et écrans en soirée.
Qu’est-ce que l’hypervigilance liée au sommeil ? Définition
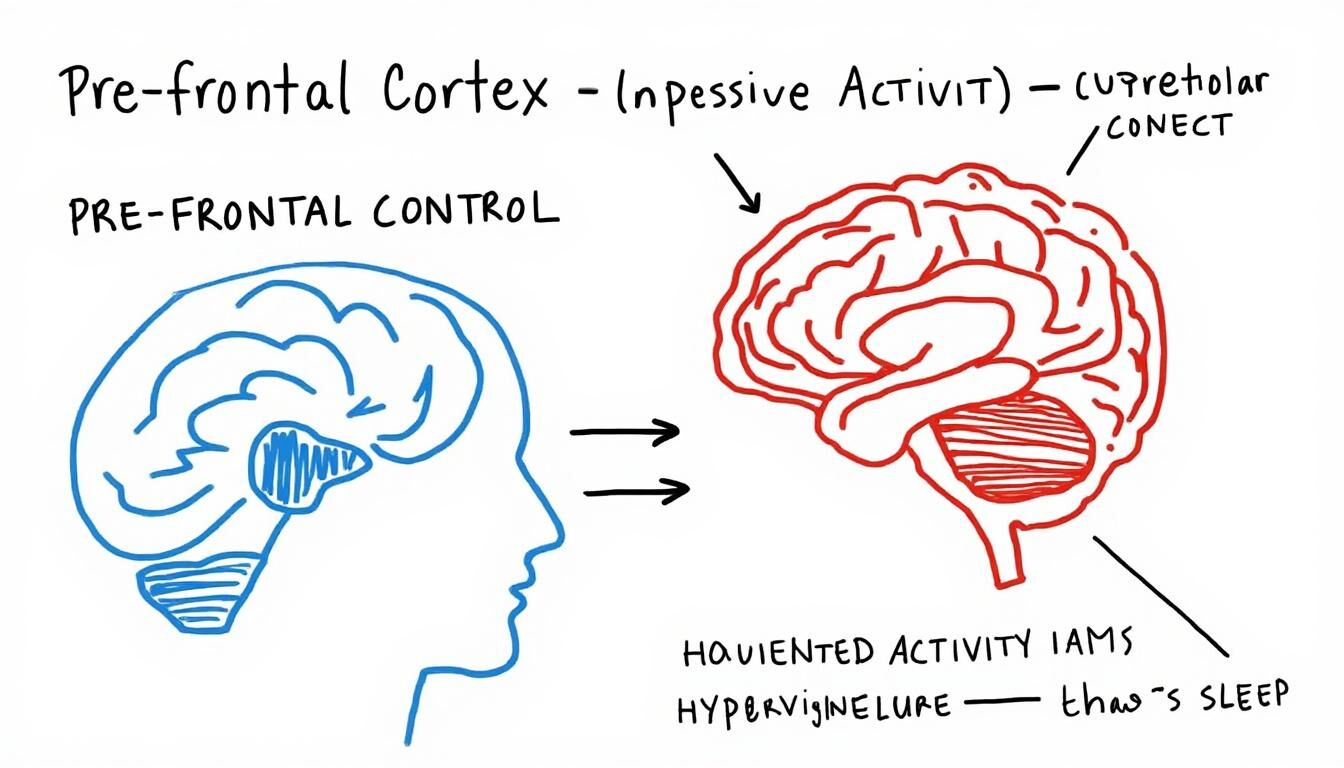
Le syndrome de l’hypervigilance liée au sommeil désigne un état d’alerte permanent dans lequel le cerveau ne parvient pas à se déconnecter, même durant les heures censées être dédiées au repos. Cette tension chronique engage le système nerveux sympathique, responsable des réactions de lutte ou de fuite. Cela maintenant l’individu dans une phase d’éveil intérieur. Le cortex préfrontal, normalement impliqué dans la régulation des émotions et la gestion du stress, montre une activité réduite tandis que l'amygdale, siège des émotions fortes notamment la peur, se trouve surstimulée. Ce déséquilibre neurobiologique empêche une transition harmonieuse vers le sommeil profond.
L'hypervigilance se manifeste aussi par des réveils fréquents, qui empêchent un sommeil continu et réellement réparateur. Le cerveau reste tendu, à l’écoute de moindres signaux ou bruits, bloquant la progression naturelle vers un état de relâchement total. Résultat : une insomnie partielle laisse place à une sensation de fatigue qui s’accumule au fil des nuits.
Les causes de l’hypervigilance nocturne : stress, anxiété et TSPT
L’hypervigilance liée au sommeil trouve ses racines dans le stress chronique et l’anxiété. Chez certains patients, la présence de TSPT aggrave cette situation : les souvenirs traumatiques se manifestent souvent au moment de l’endormissement, générant une tension psychique difficile à apaiser.
Les symptômes de l'hypervigilance nocturne incluent :
- Difficulté à calmer les pensées envahissantes
- Réflexes de vigilance exacerbés face aux bruits
- Anxiété anticipatoire liée au sommeil
- Peurs irrationnelles et ruminations intenses
Des études soulignent également que certaines maladies psychiatriques comme la schizophrénie, en raison de l’altération des mécanismes de régulation émotionnelle, augmentent le risque d’hypervigilance nocturne.
Traitements pour gérer l’hypervigilance du sommeil
Diagnostic l’hypervigilance liée au sommeil : examens et accompagnement
Un diagnostic précis ne peut être posé qu’après une consultation avec un médecin spécialisé en sommeil ou un psychiatre. Celui-ci procédera à une évaluation exhaustive comprenant des entretiens cliniques, des questionnaires standardisés et, parfois, une polysomnographie pour étudier le rythme du sommeil. L’objectif est d’identifier les causes potentielles et d’éliminer d’autres pathologies pouvant contribuer aux troubles, notamment dans le cas de personnes souffrant de schizophrénie, où le profil clinique est souvent complexe.
TCC, EMDR et techniques de relaxation pour calmer l’hypervigilance
Le principal levier pour combattre le syndrome de l’hypervigilance repose sur l’intervention psychothérapeutique. La thérapie cognitive et comportementale (TCC) s’impose comme une méthode reconnue, visant à modifier les pensées invalidantes liées au sommeil et à réduire le stress associé. Elle réapprend au cerveau à considérer la nuit comme un temps sûr, dédramatisant ainsi les attentes anxieuses qui empêchent le repos.
Pour les personnes ayant vécu un traumatisme, la thérapie EMDR (désensibilisation et retraitement par les mouvements oculaires). Cette méthode apporte une réponse adaptée en facilitant le traitement des souvenirs douloureux permettant une diminution notable de l’état d’alerte. Par ailleurs, les techniques de relaxation telles que la cohérence cardiaque, la respiration diaphragmatique ou la méditation de pleine conscience complètent efficacement cette prise en charge en aidant à calmer le système nerveux avant le coucher.
Les changements de mode de vie participent aussi largement à la réduction de l’hypervigilance :
- Limiter l’exposition aux écrans le soir ;
- Privilégier un environnement calme et une température adaptée ;
- Modérer la consommation de caféine le soir et d’alcool au dîner ;
- Pratiquer une activité physique régulière et adaptée.
Dans certains cas, un recours médicamenteux peut être envisagé sous contrôle médical, notamment via des anxiolytiques ou antidépresseurs. Ces traitements visent à moduler les symptômes et ne font sens que dans le cadre d’un accompagnement thérapeutique global.
Comment l’hypervigilance altère le rythme du sommeil
Dans un cycle de sommeil sain, le corps passe par différentes phases, dont le sommeil lent profond essentiel à la récupération physique et mentale. Or, sous l’effet de l’hypervigilance, ce rythme est profondément perturbé. Le cerveau peine à déclencher ces phases réparatrices, ce qui se traduit par une insomnie chronique et des réveils en moyenne plus courts, mais plus nombreux.
Cette perturbation du sommeil se fait sentir au réveil, lorsque la personne se sent comme si elle n’avait pas réellement dormi. L’hypervigilance agit alors comme un engrenage infernal : plus la personne est fatiguée, plus elle devient anxieuse face au coucher, craignant de ne pas réussir à dormir, ce qui accentue son état d’alerte.
Par exemple, une personne victime d’anxiété et de stress chronique peut se retrouver à ruminer pendant plusieurs heures dans son lit, à se redresser au moindre bruit, ou à ressentir des palpitations et une tension artérielle légèrement élevée, ce qui est typique de cet état d'hypervigilance.
FAQ - Questions fréquentes sur l'hypervigilance sommeil
Hypervigilance nocturne : combien de temps pour s’en sortir ?
Le délai dépend des causes et de l’adhésion au protocole. En pratique, une progression graduelle s’observe sur 1 à 2 mois ; la consolidation d’un sommeil plus stable prend quelques semaines de plus. Des facteurs aggravants non traités (douleur, apnée, horaires décalés) allongent ce délai.
Hypervigilance définition (psychiatrie) vs hypervigilance du sommeil : quelle différence ?
En psychiatrie, l’hypervigilance décrit une vigilance excessive généralisée. L’hypervigilance du sommeil est son expression nocturne: cerveau “en alerte” au coucher, fragmentations et réveils. La première est un cadre clinique large ; la seconde cible le retentissement sur le sommeil.
Cerveau en hypervigilance : comment “redescendre” le soir sans écran ?
Utilisez des rituels sensoriels lents : lecture papier, douche tiède, respiration nasale lente, scan corporel. Ajoutez une lumière chaude faible et un ancrage corporel (auto‑massage 5 minutes). La cohérence circadienne se gagne le matin: lumière du jour dans l’heure après réveil.
Comment sortir de l’hypervigilance quand je rumine au coucher ?
Externalisez la charge mentale : “temps d’inquiétude” 20 minutes en fin d’après‑midi, puis liste de 3 actions pour demain. Au lit, si l’esprit s’emballe >15 minutes, sortez, faites une activité calme et revenez quand la somnolence revient. Cette règle coupe l’association lit‑rumination.
- Images générées par Goodnight.life
- Prise en charge de la vigilance liée au sommeil : Manuel MSD
- Psychophysiological insomnia: the behavioural model and a neurocognitive perspective (1997) : étude